Metody leczenia żylaków oraz cennik
Żylaki można leczyć zachowawczo poprzez terapię uciskową, przy wykorzystaniu małoinwazyjnych zabiegów wewnątrznaczyniowych lub stosując klasyczne leczenie operacyjne. Współcześnie bardzo często w leczeniu żylaków wykorzystuje się leczenie hybrydowe – połączenie kilku metod leczenia w celu szybkiego i efektywnego pozbycia się żylaków. O doborze metody lub metod leczenia każdorazowo decyduje lekarz.
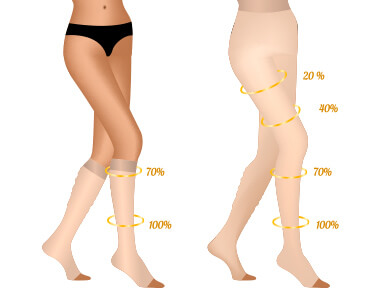
Leczenie terapią uciskową (pressoterapią/kompresjoterapią)
Pressoterapia polega na czasowym lub długotrwałym poddawaniu kończyn dolnych uciskowi. Ucisk stosuje się poprzez używanie dobranych przez lekarza specjalnych pończoch lub rajstop, które dla poszczególnych partii nóg mają różną gęstość. Ucisk, najsilniejszy przy palcach stopy i stopniowo się zmniejszający, pobudza pracę naczyń krwionośnych i układu chłonnego, zwiększa przepływ krwi przez żyły głębokie i tym samym zmniejsza ryzyko powstania stanu zakrzepowego w żyłach. Zmniejsza również dolegliwości bólowe i obrzęki. Kompresjoterapia może być stosowana profilaktycznie, w trakcie leczenia żył po zabiegach małoinwazyjnych i operacjach żylaków jako uzupełnienie terapii, a także leczniczo, szczególnie w przypadku dużych żylaków u kobiet w okresie ciąży lub połogu bądź w przypadku konieczności czasowego przesunięcia zabiegu czy operacji. Leczenie terapią uciskową stosuje się również u tych osób, które nie kwalifikują się do zabiegu operacyjnego. Pressoterapia przybiera wówczas formę leczenia długotrwałego.

Kompresoterapii nie powinno się stosować w przypadku silnie zaawansowanych miażdżycy lub cukrzycy, zapalenia tętnic kończyn dolnych, zmian zapalnych skóry, stanów zapalnych mięśni lub uczulenia na surowce, z których wykonane są pończochy.
Leczenie kompresjoterapią jest utrudnione latem, ponieważ wysokie temperatury nie sprzyjają noszeniu grubych, uciskowych rajstop, jednak, także w przypadku dużych żylaków, nie powinno to stanowić przeciwwskazania do wykonania zabiegu, ponieważ w wysokich temperaturach większym zagrożeniem są żylaki niż ewentualny, zwykle ograniczony czasowo, dyskomfort związany z noszeniem wyrobów uciskowych.
Przy stosowaniu tej formy leczenia żylaków należy pamiętać, że rajstopy lub pończochy uciskowe muszą być dobrane przez lekarza dla każdego pacjenta indywidualnie. Nieprawidłowe uciskanie naczyń krwionośnych może być szkodliwe.
Leczenie farmakologiczne
Farmakoterapia nie odgrywa roli zasadniczej w leczeniu żylaków, ponieważ nie prowadzi do ich likwidacji. Jest jednak niekiedy pomocna – poprawia napięcie ścian żylnych, przeciwdziała zastojom limfatycznym, wspomaga leczenie stanów zapalnych, które często towarzyszą żylakom, obrzęków i stanów pourazowych. Leki stosowane w chorobie żylakowej poprawiają przepływ krwi, łagodzą dolegliwości skurczowe, niwelują uczucie ciężkości nóg i ból. W zaawansowanej chorobie żylakowej często podawane są również leki przeciwzakrzepowe.
Zabiegi małoinwazyjne
Mianem zabiegów małoinwazyjnych określa się w medycynie taki rodzaj zabiegów, który możliwie jak najmniej ingeruje w powłoki ciała. Główne założenie polega na tym, aby rana operacyjna, krwawienie, ból i dyskomfort pooperacyjny pacjenta były jak najmniejsze, a jego powrót do sprawności jak najszybszy. Ten rodzaj zabiegów pojawił się w latach 90. XX w. za sprawą rozwoju nowoczesnych metod badania naczyń krwionośnych. Inwazyjne metody operacyjne zostały zastąpione zabiegami wykonywanymi wewnątrz naczyń. Nie trzeba już było usuwać niewydolnych pni żylnych. Zaczęto je zamykać od środka w trakcie zabiegów monitorowanych ultrasonografem.
W leczeniu żylaków zabiegi małoinwazyjne polegają na trwałym zamykaniu zmienionych chorobowo pni żylnych od środka. Zabiegi te wykonuje się środkami chemicznymi, chemiczno‑mechanicznymi lub metodami termicznymi.
Metody chemiczne
Przez długie lata jedyną metodą chemiczną usuwania żylaków była skleroterapia. Na przestrzeni ostatnich kilku lat pojawiło się jednak bardzo nowoczesne rozwiązanie polegające na klejeniu żył objętych chorobą.
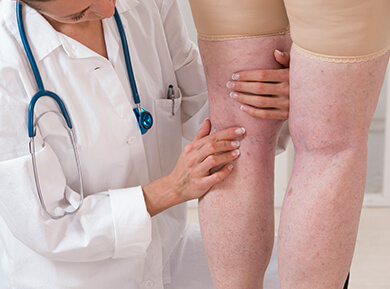
Skleroterapia jako metoda leczenia żylaków została zapoczątkowana w XX w., chociaż pierwsze próby dokonywane były już w XIX w. Skleroterapia polega na ostrzykiwaniu żylaków preparatem wywołującym stan zapalny i w konsekwencji obliterację żył (zamknięcie światła żyły). Stosuje się ją w przypadku występowania teleangiektazji, żylaków małych i średnich, kiedy żyły pni głównych są wydolne lub jako uzupełnienie leczenia żylaków za pomocą miniflebektomii (ambulatoryjnego usunięcia żył). Przeciwwskazaniem do zabiegu ostrzyknięcia żył jest uczulenie na środek leczniczy lub ciąża.
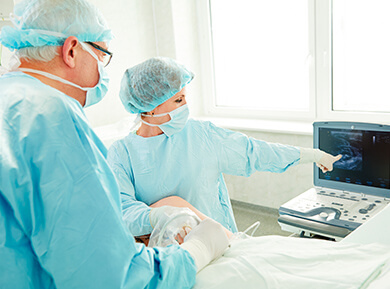
Zabieg skleroterapii poprzedza analiza stanu żył, zarówno głębokich, jak i powierzchownych, wykonana na podstawie badania USG Doppler i mapping żylaków – oznaczenie na skórze niewydolnych żył, do których podawany będzie środek leczniczy. Iniekcja roztworu leczniczego, wykonywana w kilku miejscach bezpośrednio do chorej żyły, odbywa się powoli, aby nie doszło do rozerwania cienkich ścian żylaka.
Skleroterapię wykonuje się także przy użyciu obliterującej pianki. Ta postać środka powoduje, że utrzymuje się on dłużej w żyle i może być stosowany w przypadku nieco większych żylaków. Metoda ta nosi nazwę skleroterapii metodą Tessariego.
Pod wpływem podanego leku w żyłach natychmiast następują zmiany, które polegają na uszkodzeniu komórek śródbłonka i ich złuszczeniu. Śródbłonek wydalany jest z moczem w ciągu kilku dni. Uszkodzenie ścian żyły prowadzi po kilku tygodniach do zwłóknienia i zarośnięcia światła żyły.
Skleroterapia jest często leczeniem kilkuetapowym, ponieważ nawet pojedyncze żylaki czy pajączki występują w różnych miejscach na nodze i nie da się ich zlikwidować przy pomocy jednego zabiegu. Kolejne zabiegi ostrzykiwania wykonuje się w odstępach około dwutygodniowych. W przypadku skleroterapii większych naczyń, po zabiegu przez okres kilku do kilkunastu dni stosuje się kompresjoterapię. Efekty zabiegu pojawiają się po około jednym, dwóch miesiącach.
Zabieg skleroterapii trwa ok. 15–30 minut i wykonywany jest w warunkach ambulatoryjnych. Jest zabiegiem bezpiecznym, jednak mogą się w związku z nim zdarzyć powikłania:
- zmiany skórne – przebarwienia skóry, które zanikają z biegiem czasu,
- zapalenie żył – najczęściej dotyczące ograniczonego odcinka żyły,
- przedawkowanie środka leczniczego – objawiające się złym samopoczuciem ogólnym, bólem w klatce piersiowej lub głowy, ciemniejszą niż zwykle barwą moczu,
- reakcja uczuleniowa,
- nieprawidłowe podanie leku – w przypadku wstrzyknięcia leku do tętnicy musi nastąpić szybka interwencja lekarska, ponieważ może dojść do martwicy, podobnie iniekcja do nerwu objawiająca się silnym bólem odczuwanym do kilku dni lub wstrzyknięcie poza żyłę może spowodować martwicę skóry lub owrzodzenie.
Leczenia żylaków poprzez ich klejenie
Jedną z metod leczenia żylaków poprzez ich klejenie jest VenaSeal. System VenaSeal polega na podaniu do chorej żyły za pomocą przypominającego pistolet urządzenia specjalnego kleju tkankowego. Zamyka on światło naczynia i zapoczątkowuje proces jego zarastania. Efekt finalny uzyskuje się najczęściej po kilku tygodniach. Zabieg przeprowadzany jest w warunkach ambulatoryjnych przy punktowych znieczuleniach i trwa ok. 25 min. Po jego zastosowaniu często nie ma potrzeby noszenia pończoch uciskowych. Umożliwia podjęcie normalnej aktywności już w dniu zabiegu. Niewskazana jest jedynie bardzo intensywna aktywność fizyczna.
Drugim sposobem usuwania żylaków za pomocą kleju jest VariClose. Zabieg przebiega bardzo podobnie do zabiegu VenaSeal z tą różnicą, że jest wykonywany przy użyciu mieszanki klejącej o innej gęstości i lepkości. Pozwala na nieznaczne przyspieszenie procesu usuwania żylaków, ponieważ klej systemu VariClose działa nieco szybciej.
W Polsce stosuje się już także klej tkankowy VenaBlock.
Metody chemiczno‑mechaniczne
Metody chemiczno‑mechaniczne w usuwaniu żylaków pojawiły się w ostatnich latach. Do zamknięcia chorego naczynia wykorzystują mechaniczne uszkodzenie żyły oraz chemiczne oddziaływanie aplikowanego preparatu, którym jest najczęściej roztwór stosowany w skleroterapii.
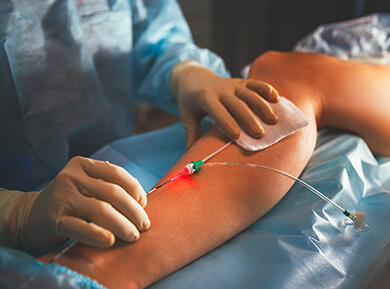
Metoda ClariVein® przeprowadzana jest w warunkach ambulatoryjnych i trwa ok. 20 min. Polega na wstrzyknięciu pod kontrolą USG do chorej żyły za pomocą obrotowego cewnika leczniczego roztworu. Końcówka cewnika porusza się bardzo szybko, co wywołuje naturalną reakcję żyły, polegającą na zwężeniu się. Jednoczesne podanie środka obliterującego prowadzi do zamknięcia światła żyły. Metoda ClariVein® jest małoinwazyjna i daje szybki efekt. Pozwala na powrót do codziennych obowiązków już następnego dnia po zabiegu. Wymaga noszenia przez kilkanaście dni po zabiegu pończoch uciskowych.
Inną farmakomechaniczną metodą leczenia żylaków, w całości opracowaną przez Polaków, jest Flebogrif. W tej metodzie ściana żyły zostaje uszkodzona poprzez zarysowanie jej specjalnymi haczykami wprowadzanymi do wnętrza żyły. Środkiem obliterującym jest w tym przypadku piana wykorzystywana w skleroterapii. Zabieg trwa ok. 30 minut i wymaga noszenia przez ok. 2 tygodnie wyrobów uciskowych. Metoda ta ma wysoką skuteczność, choć jest nadal w fazie badań i zabiegi wykonywane z jej wykorzystaniem nie są jeszcze powszechne. Jej zalety to możliwość usuwania dużych żylaków (o średnicy pow. 7 mm) oraz niska w porównaniu z innymi metodami cena.
Metody termiczne
Przy leczeniu żylaków metodami termicznymi wykorzystuje się temperaturę, która zaaplikowana wewnątrznaczyniowo prowadzi do zwłóknienia naczynia i jego zarośnięcia. Wysoka temperatura uzyskiwana jest przy użyciu lasera, fal radiowych lub pary wodnej. W Polsce trwają także prace nad skonstruowaniem nowatorskiej sondy krioterapeutycznej do wewnątrznaczyniowego zamrażania żył.
Metody termiczne wymagają podania znieczulenia wokół zamykanej żyły (nie będzie go wymagało prawdopodobnie zamrażanie żył, gdyż znieczulająco działa samo zimno), a także stosowania rajstop uciskowych przez kilkanaście, kilkadziesiąt dni po zabiegu. W przypadku stosowania metod wykorzystujących laser i falę radiową możliwym powikłaniem po zabiegu jest wystąpienie na skórze przebarwień i zapalenie tkanek wokół żył. Mogą zdarzyć się również oparzenia, obrzęki, uszkodzenie nerwu czy perforacja leczonego naczynia, dlatego aby zminimalizować ryzyko ich wystąpienia należy korzystać z usług doświadczonego lekarza. Większość w/w powikłań została wyeliminowana przez samą technologię zabiegu oraz użycie laserów i urządzeń najnowszej generacji, laserów o długości powyżej 1400 nm oraz specjalnych włókien radialnych.
Metoda termiczne przy użyciu lasera
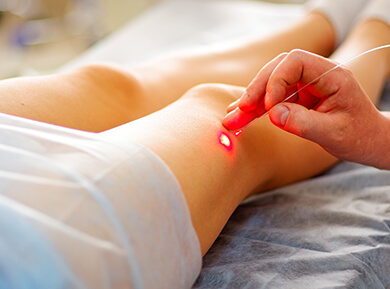
Jedną z częściej wykorzystywanych metod małoinazyjnego leczenia żylaków jest metoda EVLA/EVLT (Endovenous Laser Ablation/Endovenous Laser Treatment). Zastąpiła klasyczne metody operacyjne, polegające na wyciągnięciu chorej żyły. Laserem leczy się żylaki głównych żył (odpiszczelowej i odstrzałkowej), a także inne żylaki o względnie prostym przebiegu. Można nim również, przy odrobinie doświadczenia, leczyć żyły przeszywające. Zabieg wykonywany jest przeważnie w znieczuleniu miejscowym i kontrolowany przy pomocy USG. Trwa w przypadku jednej nogi od 20 do 60 min.
Zabieg laserem polega na wprowadzeniu do żylaka za pośrednictwem drobnych nakłuć lub rzadziej nacięć cewnika, który emituje światło lasera. Stopniowe wycofywanie cewnika umożliwia dotarcie wiązki lasera do ścian żyły na całej jej długości. Energia cieplna wytworzona przez laser powoduje natychmiastowe obkurczenie się chorej żyły, jej zapadnięcie i w konsekwencji zamknięcie naczynia. Krew zostaje skierowana do innych żył, drożnych i wydolnych. Po zabiegu na nogę zakładany jest opatrunek uciskowy. Powrót do aktywności następuje natychmiast po zabiegu. Zalecane jest jak najszybsze podjęcie normalnego codziennego działania, bo właśnie umiarkowany ruch jest najlepszym stymulatorem pracy układu krwionośnego. Przez okres co najmniej kilkunastu dni do nawet kilku miesięcy po zabiegu należy nosić rajstopy uciskowe.
Leczenie żylaków laserem jest bardzo dobrą alternatywą w stosunku do operacji tradycyjnych (strippingu). Ryzyko powikłań jest przy tej metodzie mniejsze niż przy metodzie tradycyjnej. Niektórzy pacjenci przez kilka dni po zabiegu mogą również odczuwać niewielki ból, który łagodzi się ogólnodostępnymi środkami przeciwbólowymi.
Metoda termiczna przy użyciu fal radiowych
Metoda EVRF (Endovenous Radiofrequency Therapy – na rynku funkcjonują różne nazwy, w zależności od producenta urządzeń do zabiegu: RFITT/CELON, Venefit, Closure Fast i in.) to małoinwazyjny zabieg pozwalający na pozbycie się żylaków przy pomocy termoablacji. Metoda EVRF polega na uszkodzeniu chorej żyły energią cieplną wytworzoną przez fale elektromagnetyczne o częstotliwości radiowej. Pod wpływem wysokiej temperatury uzyskiwanej z generatora impulsów na końcu cewnika lub igły ablacyjnej wprowadzonej do żylaka następuje gwałtowne obkurczenie ściany żylaka i powstanie w nim stanu zapalnego. Z czasem, dochodzi do zwłóknienia uszkodzonych tkanek i w efekcie do zarośnięcia żylaka.
Urządzeniami RF leczy się żylaki o różnym rozmiarze – zarówno duże, o średnicy 7–8 mm, jak i bardzo małe, o średnicy mniejszej niż 1 mm. W tym ostatnim przypadku nakłuwa się je punktowo specjalnymi igłami.
Zabieg wykonywany jest w znieczuleniu miejscowym i odbywa się pod kontrolą USG. Lekarz wprowadza do chorego naczynia krwionośnego cewnik, którego końcówka jest źródłem wysokiej temperatury, pochodzącej z przetworzonych impulsów fal elektromagnetycznych. Ich natężenie oraz czas emisji jest odpowiednio dobrany przez specjalistę w zależności od rozmiaru i charakteru zamykanego żylaka. Podobnie jak w przypadku metody EVLA impulsy aplikowane są podczas wycofywania cewnika. Zabieg trwa i wygląda podobnie jak w przypadku zabiegu laserowego. W tym czasie można poddać termoablacji kilka żylaków. Jeśli zmiany żylakowe są rozległe, zabieg można nawet kilkakrotnie powtórzyć. O ewentualnych kolejnych zabiegach zawsze musi zdecydować lekarz. Zupełny zanik żylaka po zabiegu EVRF następuje w czasie od 6 do kilkunastu miesięcy po zabiegu.
Usuwanie żylaków falami radiowymi charakteryzuje się wysoką skutecznością i nie wymaga hospitalizacji. Powrót do codziennej umiarkowanej aktywności następuje nawet w dniu zabiegu. Niewskazane są jedynie duże obciążania nóg i gorące kąpiele, a zaczerwienienia i ból, które są najczęstszymi powikłaniami po zabiegu, leczy się ogólnodostępnymi lekami przeciwzapalnymi. Niektórzy specjaliści zalecają także przez kilkanaście dni po zabiegu używanie rajstop uciskowych.
Metoda termiczna przy użyciu pary wodnej
Zabiegi usuwania żylaków przy użyciu pary wodnej SVS (Steam Vein Sclerosis) stosuje się w Europie od 2008 r. Metoda SVS polega na mikroskopijnym nacięciu skóry lub wkłuciu i wprowadzeniu do wnętrza żylaka cewnika. Przez cewnik aplikowana jest para wodna o temperaturze 120–140 stopni Celsjusza. Nie zawiera żadnych środków chemicznych – jest produktem naturalnym bardzo dobrze tolerowanym przez organizm człowieka. Para rozchodzi się po wnętrzu chorej żyły równomiernie, docierając do wszystkich jej zakamarków. Dzięki temu zamknięciu ulegają żylaki nawet o bardzo krętym przebiegu. Podrażniona temperaturą pary żyła ulega stopniowemu zwłóknieniu i degradacji. W zależności od wielkości naczynia, które jest zamykane, proces zaniku żyły trwa od kilku tygodni do nawet kilkunastu miesięcy.
Metoda SVS ma wysoką skuteczność, również w leczeniu żylaków nawracających. Stosowana jest do usuwania żylaków o różnej średnicy, także dużej (14–15 mm, a nawet ponad 20 mm). Zabieg SVS jest wykonywany w znieczuleniu miejscowym pod kontrolą USG i trwa 20–40 min. Bezpośrednio po zabiegu pacjent wraca do domu. Powrót do codziennej aktywności następuje bardzo szybko (1–2 dni). Najczęściej pacjent nie odczuwa bólu, a na skórze nie odnotowuje przebarwień i zasinień. Po zabiegu niezbędne jest noszenie wyrobów uciskowych.
Leczenie operacyjne
Leczenie operacyjne przez długie lata było jedyną metodę pozbycia się żylaków. Nadal pozostaje ważne w leczeniu żylaków pni i nie zawsze traktowane jest jako ostateczność. Bywa, że jest metodą z wyboru. Zdarza się również, że ze względu na występowanie różnych schorzeń, leczenia operacyjnego nie można zastosować.
Przeciwwskazaniem do operacji żylaków są:
- niedrożność żył głębokich, uniemożliwiająca przyjęcie krwi skierowanej do żył głębokich po usunięciu żył powierzchownych,
- choroba zakrzepowo‑zatorowa,
- zły stan ogólny zdrowia – np. zaawansowana cukrzyca, choroby serca, choroby tarczycy.
W zakresie leczenia operacyjnego wyróżnia się flebektomię/miniflebektomię, kriostripping i stripping (operacje radykalne).
Miniflebektomia jest zabiegiem małoinwazyjnym, ambulatoryjnym, wykonywanym w znieczuleniu miejscowym. Stosuje się ją w przypadku rozległych zmian żylakowych, w sytuacji, w której główne pnie żylne są zdrowe i wydolne. Często miniflebektomia jest uzupełnieniem innych zabiegów niwelujących żylaki.
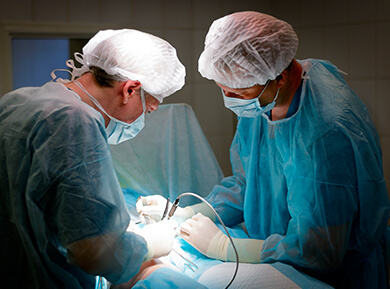
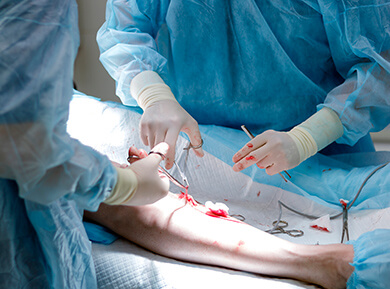
Miniflebektomia polega na usunięciu fragmentów pnia żylnego wraz z jego odgałęzieniami. Chirurg wzdłuż przebiegu chorej żyły wykonuje mikroskopijne nacięcia o rozmiarze 1–2 mm. Przez te nacięcia narzędziem, które budową przypomina szydełko, wydobywa stopniowo na zewnątrz i usuwa żyłę fragment po fragmencie. Po zabiegu nacięcia skóry zaklejane są najczęściej delikatnie plasterkami. Powrót do domu następuje tego samego dnia, w którym wykonywany jest zabieg. Rekonwalescencja obejmuje noszenie pończoch uciskowych przez okres kilku, kilkunastu dni – ściśle według wskazań lekarza oraz ewentualne przyjmowanie ogólnie dostępnych leków przeciwbólowych. Ważne, aby bezpośrednio po zabiegu rozpocząć proces normalnego poruszania się. Bezruch, leżenie jest niewskazane ze względu na możliwość wystąpienia zakrzepicy żylnej, groźnego powikłania.
Inne powikłanie, które stosunkowo często zdarza się po flebektomii, to krwiaki występujące w tkance podskórnej. Nie są one groźne dla zdrowia, ustępują samoistnie po kilku tygodniach, jednak stwarzają pacjentowi dyskomfort.
Kriostripping jest metodą łączącą małoinwazyjny zabieg operacyjny z metodą termiczną, w której wykorzystuje się działanie zimna. Podobnie jak w przypadku flebektomii wzdłuż przebiegu operowanej żyły wykonuje się kilka mikroskopijnych nacięć. Wprowadza się przez nie specjalną sondę, której końcówka w momencie osiągnięcia wyznaczonego punktu zostaje natychmiast schłodzona podtlenkiem azotu z połączonego z nią aparatu. Temperatura, jaką w kriostrippingu oddziałuje się na żylaki to ok. minus 80-100 stopni Celsjusza. Powoduje ona przymrożenie żyły do sondy i umożliwia usunięcie jej fragment po fragmencie razem z drobnymi odgałęzieniami. Po usunięciu chorej żyły nacięcia skóry zamyka się szwami chirurgicznymi.
Zabieg wykonuje się w znieczuleniu miejscowym i zwykle trwa ok. 60-120 min. Po zabiegu możliwe jest pojawienie się krwiaków i zasinień, które jednak zanikają po kilku tygodniach Po wyjściu do domu zalecana jest normalna aktywność ruchowa, ale powrót do obowiązków zawodowych możliwy jest po ok. 2–4 tygodniach. Przez kilkanaście, kilkadziesiąt dni pacjent powinien nosić rajstopy uciskowe.
W trakcie zabiegu kriostrippingu może dojść do uszkodzenia nerwów i tkanek otaczających miejsce zabiegu. Wynika to z tego, że chociaż miejsce poddawane niskiej temperaturze jest jasno określone, to stopień rozchodzenia się zimna trudniej poddaje się kontroli. Przez doświadczonego specjalistę może być jednak wykonywany z dużym powodzeniem.
Stripping, od nazwy twórcy nazywany również metodą Babcocka, to radykalny zabieg operacyjny, polegający na usunięciu żyły odpiszczelowej lub odstrzałkowej, w których rozwinął się proces chorobowy. Operację przeprowadza się w szpitalu w znieczuleniu ogólnym (narkoza) lub znieczuleniu przewodowym (zewnątrzoponowym), które zachowuje świadomość pacjenta, a znosi czucie kończyn dolnych. Zabieg strippingu trwa ok. 60–90 minut.
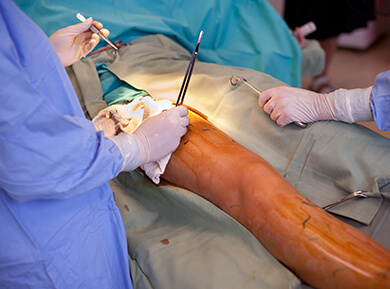
Operacyjne usunięcie żylaków następuje po nacięciu skóry na długość kilku centymetrów w miejscu końca żyły i jej początku. W przypadku żyły odpiszczelowej nacięcie skóry wykonuje się w pachwinie i nad kostką od wewnętrznej strony nogi lub w okolicy kolana (uzależnione jest to od rozmiaru żylaków),
a w przypadku żyły odstrzałkowej pod kolanem i w okolicy kostki. Poprzez nacięcie w pachwinie wypreparowuje się żyłę i podwiązuje ją wraz ze wszystkimi ujściami. Następnie nacina się skórę nad kostką lub w okolicy kolana i do środka żyły odpiszczelowej wsuwa się elastyczną sondę (stripper) zakończoną metalową oliwką. Przy użyciu strippera jednym szarpnięciem wydobywa się żyłę na wierzch. Odgałęzienia pnia żylnego poddanego strippingowi usuwa się za pomocą miniflebektomii. Po zabiegu zakłada się szwy, zdejmowane najczęściej po ok. 10 dniach.
Już następnego dnia po operacji należy rozpocząć chodzenie, jednak ze względu na radykalność zabiegu należy być przygotowanym na dolegliwości bólowe, które są najbardziej dotkliwe kilka dni po operacji. Łagodzi się je ogólnodostępnymi środkami przeciwbólowymi. Po zabiegu przez dwie doby zaleca się unikania zamoczenia rany np. pod prysznicem (kąpiel w wannie jest przeciwwskazana przez 10 dni po operacji), a także prowadzenia pojazdów mechanicznych do czasu wygojenia rany. Po zabiegu przez kilka tygodni na nodze widoczne są zasinienie i krwiaki, pozostają również na niej blizny po nacięciach. Obowiązki zawodowe można podjąć po ok. 2–4 tygodniach od zabiegu. Stripping wymaga kilkutygodniowego, a nawet kilkumiesięcznego noszenia rajstop uciskowych, które wspomagają pracę żył.
Operacyjne podwiązanie i wycięcie żylaków jest jedynym zabiegiem usuwającym zmienione chorobowo żyły refundowanym przez NFZ.
Leczenie operacyjne (miniflebektomia, stripping, kriostripping) łączy się z przerwaniem ciągłości skóry i ingerencją chirurgiczną w tkanki ciała. Z tego powodu po zabiegu mogą zdarzyć się:
- miejscowe zakażenie, szczególnie w okolicach pachwiny,
- krwawienie z rany pooperacyjnej,
- dolegliwości neurologiczne polegające na odczuwaniu drętwienia, mrowienia, pieczenia lub innych specyficznych objawów na obszarze poddanym zabiegowi,
- obrzęki lub sporadycznie wysięk substancji limfatycznej, wskazujące na zaburzenia ze strony układu limfatycznego,
- zakrzepica żył głębokich, szczególnie po operacjach rozległych zmian żylakowych,
- po klasycznych operacjach chirurgicznych zdarzały się również cięższe powikłania, jak uszkodzenie układu głębokiego, uszkodzenia dużych tętnic kończyny, uszkodzenia nerwów.
Niektóre z tych powikłań, mimo że niezwykle rzadkich, mogą doprowadzić do trwałego kalectwa, a nawet do utraty kończyny czy zgonu.
Ceny zabiegów usuwania żylaków
Ceny zabiegów usuwania żylaków uzależnione są od rozległości żylaków, stopnia zaawansowania choroby, wybranej metody leczniczej, a także od prestiżu lekarza i kliniki.
Orientacyjne ceny zabiegów w przypadku leczenia jednej nogi:
metody chemiczne:
skleroterapia – od 200 zł
skleroterapia przy użyciu pianki – od 300 zł
klejenie żylaków VenaSeal – od 7000 zł
klejenie żylaków VariClose – od 5800 zł
klejenie żylaków VenaBlock – od 5800 zł
metody chemiczno‑mechaniczne:
zabieg ClariVein – od 4500 zł
zabieg Flebogrif – od 2000 zł
metody termiczne:
zabieg laserowy EVLA/EVLT – od 2500 zł
zabieg przy użyciu fal radiowych EVRF (RFITT/Celon, Venefit, Closure Fast) – od 3800 zł
zabieg przy wykorzystaniu pary wodnej SVS – od 3000 zł
zabiegi operacyjne: jedyne refundowane przez NFZ
miniflebektomia – od 1500 zł (zależy od rozległości operowanego obszaru)
kriostripping – od 2000 zł
stripping – od 3500 zł
Konsultacja merytoryczna:
Dr n. med. Wojciech Rybak – specjalista chirurg, flebolog, certyfikowany lekarz medycyny estetycznej w Klinice Ars Estetica.
Dowiedz się więcej i zamów finansowanie pod nr tel.: 22 266 83 70 (pon.-pt. 8-20, sob. 9-14) lub przez FORMULARZ.
Sprawdź, które kliniki to wykonują




